
La sangre (humor circulatorio) es un tejido fluido que tiene un color rojo característico, debido a la presencia del pigmento hemoglobínico contenido en los eritrocitos. Es un tipo de tejido conjuntivo especializado, con una matriz coloidal líquida y una constitución compleja. Tiene una fase sólida (elementos formes, que incluye a los glóbulos blancos, los glóbulos rojos y las plaquetas) y una fase líquida, representada por el plasma sanguíneo.

Su función principal es la logística de distribución e integración sistémica, cuya contención en los vasos sanguíneos (espacio vascular) admite su distribución (circulación sanguínea) hacia casi todo el cuerpo.
Como todo tejido, la sangre se compone de células y componentes extracelulares (su matriz extracelular). Estas dos fracciones tisulares vienen representadas por:

- Los elementos formes (elementos figurados): son elementos semisólidos (es decir, mitad líquidos y mitad sólidos) y particulados (corpúsculos) representados por células y componentes derivados de células.
-El plasma sanguíneo: un fluido traslúcido y amarillento que representa la matriz extracelular líquida en la que están suspendidos los elementos formes.
Los elementos formes de la sangre son variados en tamaño, estructura y función, y se agrupan en:

- Las células sanguíneas, que son los glóbulos blancos o leucocitos, células que "están de paso" por la sangre para cumplir su función en otros tejidos; y
- Los derivados celulares, que no son células estrictamente sino fragmentos celulares; están representados por los eritrocitos y las plaquetas; son los únicos componentes sanguíneos que cumplen sus funciones estrictamente dentro del espacio vascular.

Glóbulos rojos o Eritrocitos

Los glóbulos rojos,hematíes o eritrocitos constituyen aproximadamente el 96 por ciento de los elementos figurados. Su valor normal (conteo) en la mujer promedio es de alrededor de 4.800.000,y en el varón, de aproximadamente 5.400.000 hematíes por mm³ (ó microlitro). Estos corpúsculos carecen de núcleo y orgánulos, por lo cual no pueden ser considerados estrictamente células. Contienen algunas vías enzimáticas y su citoplasma está ocupado casi en su totalidad por la hemoglobina, una proteína encargada de transportar oxígeno. El dioxido de carbono, contrario a lo que piensa la mayoria de la gente, es transportado en la sangre (libre disuelto 8%, como compuesto carbanimicos 27%, y como bicarbonato, este ultimo que regula el pH en la sangre).En la membrana plasmática de los eritrocitos están las glucoproteínas (CDs) que definen a los distintos grupos sanguíneos y otros identificadores celulares.
Los eritrocitos tienen forma de disco bicóncavo, deprimido en el centro; esta forma aumenta la superficie efectiva de la membrana. Los glóbulos rojos maduros carecen de núcleo, porque lo expulsan en la médula ósea antes de entrar en el torrente sanguíneo (esto no ocurre en aves, anfibios y ciertos animales). Los eritrocitos en humanos adultos se forman en la médula ósea.
Glóbulos blancos o Leucocitos

Los glóbulos blancos o leucocitos forman parte de los efectores celulares del sistema inmunológico, y son células con capacidad migratoria que utilizan la sangre como vehículo para tener acceso a diferentes partes de la anatomía. Los leucocitos son los encargados de destruir los agentes infecciosos y las células infectadas, y también secretan sustancias protectoras como los anticuerpos, que combaten a las infecciones.
El conteo normal de leucocitos está dentro de un rango de 4.500 y 11.500 células por mm³ (o microlitro) de sangre, variable según las condiciones fisiológicas (embarazo, estrés, deporte, edad, etc.) y patológicas (infección, cáncer, inmunosupresión, aplasia, etc.). El recuento porcentual de los diferentes tipos de leucocitos se conoce como "fórmula leucocitaria" (ver Hemograma, más adelante).
Según las características microscópicas de su citoplasma (tintoriales) y su núcleo (morfología), se dividen en:
- Granulocitos o células polimorfonucleares:poseen un núcleo polimorfo y numerosos gránulos en su citoplasma, con tinción diferencial según los tipos celulares.
+ Neutrófilos, presentes en sangre entre 2.500 y 7.500 células por mm³. Son los más numerosos, ocupando entre un 55% y un 70% de los leucocitos. Se tiñen pálidamente, de ahí su nombre. Se encargan de fagocitar sustancias extrañas (bacterias, agentes externos, etc.) que entran en el organismo. En situaciones de infección o inflamación su número aumenta en la sangre. Su núcleo característico posee de 3 a 5 lóbulos separados por finas hebras de cromatina, por lo cual antes se los denominaba "polimorfonucleares" o simplemente "polinucleares", denominación errónea.

+ Basófilos: se cuentan de 0,1 a 1,5 células por mm³ en sangre, comprendiendo un 0,2-1,2% de los glóbulos blancos. Presentan una tinción basófila, lo que los define. Segregan sustancias como la heparina, de propiedades anticoagulantes, y la histamina que contribuyen con el proceso de la inflamación. Poseen un núcleo a menudo cubierto por los gránulos de secreción.

+ Eosinófilos: presentes en la sangre de 50 a 500 células por mm³ (1-4% de los leucocitos) Aumentan en enfermedades producidas por parásitos, en las alergias y en el asma. Su núcleo, característico, posee dos lóbulos unidos por una fina hebra de cromatina, y por ello también se las llama "células en forma de antifaz".

- Agranulocitos o células monomorfonucleares: Carecen de gránulos en el citoplasma y tienen un núcleo redondeado.
+ Monocitos: Conteo normal entre 150 y 900 células por mm³ (2% a 8% del total de glóbulos blancos). Esta cifra se eleva casi siempre por infecciones originadas por virus o parásitos. También en algunos tumores o leucemias. Son células con núcleo definido y con forma de riñón. En los tejidos se diferencian hacia macrófagos o histiocitos.
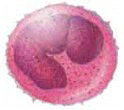
+ Linfocitos: valor normal entre 1.300 y 4000 por mm³ (24% a 32% del total de glóbulos blancos). Su número aumenta sobre todo en infecciones virales, aunque también en enfermedades neoplásicas (cáncer) y pueden disminuir en inmunodeficiencias. Los linfocitos son los efectores específicos del sistema inmunológico, ejerciendo la inmunidad adquirida celular y humoral. Hay dos tipos de linfocitos, los linfocitos B y los linfocitos T. `

ºLos linfocitos B están encargados de la inmunidad humoral, esto es, la secreción de anticuerpos (sustancias que reconocen las bacterias y se unen a ellas y permiten su fagocitocis y destrucción). Los granulocitos y los monocitos pueden reconocer mejor y destruir a las bacterias cuando los anticuerpos están unidos a éstas (opsonización). Son también las células responsables de la producción de unos componentes del suero de la sangre, denominados inmunoglobulinas.

ºLos linfocitos T reconocen a las células infectadas por los virus y las destruyen con ayuda de los macrófagos. Estos linfocitos amplifican o suprimen la respuesta inmunológica global, regulando a los otros componentes del sistema inmunológico, y segregan gran variedad de citoquinas. Constituyen el 70% de todos los linfocitos.
Tanto los linfocitos T como los B tienen la capacidad de "recordar" una exposición previa a un antígeno específico, así cuando haya una nueva exposición a él, la acción del sistema inmunológico será más eficaz.

Plaquetas o Trombocitos

Las plaquetas (trombocitos) son fragmentos celulares pequeños (2-3 μm de diámetro), ovales y sin núcleo. Se producen en la médula ósea a partir de la fragmentación del citoplasma de los megacariocitos quedando libres en la circulación sanguínea. Su valor cuantitativo normal se encuentra entre 150.000 y 450.000 plaquetas por mm³ (en España, por ejemplo, el valor medio es de 226 000 por microlitro con una desviación estándar de 46 000[2] ).
Las plaquetas sirven para taponar las lesiones que pudieran afectar a los vasos sanguíneos. En el proceso de coagulación (hemostasia), las plaquetas contribuyen a la formación de los coágulos (trombos), así son las responsables del cierre de las heridas vasculares. Ver trombosis. Una gota de sangre contiene alrededor de 250.000 plaquetas
Plasma sanguíneo

El plasma sanguíneo es la porción líquida de la sangre en la que están inmersos los elementos formes. Es salado y de color amarillento traslúcido y es más denso que el agua. El volumen plasmático total se considera como de 40-50 mL/kg peso.
El plasma sanguíneo es esencialmente una solución acuosa de composición compleja conteniendo 91% agua, y las proteínas el 8% y algunos rastros de otros materiales (hormonas, electrolitos, etc). Estas proteínas son: fibrógeno, globulinas, albúminas y lipoproteínas. Otras proteínas plasmáticas importantes actúan como transportadores hasta los tejidos de nutrientes esenciales como el cobre, el hierro, otros metales y diversas hormonas. Los componentes del plasma se forman en el hígado (albúmina y fibrógeno), las glándulas endocrinas (hormonas), y otros en el intestino.
Además de vehiculizar las células de la sangre, también lleva los alimentos y las sustancias de desecho recogidas de las células. El suero sanguíneo es la fracción fluida que queda cuando se coagula la sangre y se consumen los factores de la coagulación. Los componentes del plasma se forman en el hígado (albúmina y fibrógeno) y en las glándulas endocrinas (hormonas).
El plasma es una mezcla de proteínas, aminoácidos, glúcidos, lípidos, sales, hormonas, enzimas, anticuerpos, urea, gases en disolución y sustancias inorgánicas como sodio, potasio, cloruro de calcio, carbonato y bicarbonato.
Tipos de sangre
Existen los siguientes tipos de sangre: A, B, AB y O. Si a una persona con un tipo de sangre se le transfunde sangre de otro tipo se puede enfermar gravemente e incluso morir. Así es que los hospitales tratan de hallar sangre compatible en los bancos de sangre, es decir, sangre del mismo tipo que la del paciente.
Cabe destacar que entre los grupos sanguíneos de menos compatibilidad se encuentra el grupo "AB" por el contrario los grupos "O+" Y el "O-" tienen compatibilidad con cualquier tipo de sangre. Vea también: Transfusión de sangre.
Hay 4 grupos sanguíneos basicos:
Grupo A con antígenos A en las células rojas y anticuerpos anti-B en el plasma.
Grupo B con antígenos B en las células rojas y anticuerpos anti-A en el plasma.
Grupo AB con antígenos A y B en las células rojas y sin los anticuerpos anti-A ni anti-B en el plasma. Este grupo se conoce como "receptor universal de sangre", ya que puede recibir sangre de cualquier grupo.
Grupo O sin antígenos A ni B en las células rojas y con los anticuerpos anti-A y anti-B en el plasma.
Funciones

Existen los siguientes tipos de sangre: A, B, AB y O. Si a una persona con un tipo de sangre se le transfunde sangre de otro tipo se puede enfermar gravemente e incluso morir. Así es que los hospitales tratan de hallar sangre compatible en los bancos de sangre, es decir, sangre del mismo tipo que la del paciente.
Cabe destacar que entre los grupos sanguíneos de menos compatibilidad se encuentra el grupo "AB" por el contrario los grupos "O+" Y el "O-" tienen compatibilidad con cualquier tipo de sangre. Vea también: Transfusión de sangre.
Hay 4 grupos sanguíneos basicos:
- Grupo A con antígenos A en las células rojas y anticuerpos anti-B en el plasma.
- Grupo B con antígenos B en las células rojas y anticuerpos anti-A en el plasma.
- Grupo AB con antígenos A y B en las células rojas y sin los anticuerpos anti-A ni anti-B en el plasma. Este grupo se conoce como "receptor universal de sangre", ya que puede recibir sangre de cualquier grupo.
- Grupo O sin antígenos A ni B en las células rojas y con los anticuerpos anti-A y anti-B en el plasma.
Hematopoyesis

Las células sanguíneas son producidas en la médula ósea; este proceso es llamado hematopoyesis. El componente proteico es producido en el hígado, mientras que las hormonas son producidas en las glándulas endocrinas y la fracción acuosa es mantenida por el riñón y el tubo digestivo.
Las células sanguíneas son degradadas por el bazo y las células Kupffer del hígado (hemocateresis). Este último, también elimina las proteínas y los aminoácidos. Los eritrocitos usualmente viven algo más de 120 días antes de que sea sistemáticamente reemplazados por nuevos eritrocitos creados en el proceso de eritropoyesis.

Hemograma
El hemograma es el informe impreso resultante de un análisis cualicuantitativo de diversas variables mensurables de la sangre. El hemograma básico informa sobre los siguientes datos:
- Recuento de elementos formes
- Valores de hemoglobina
- Índices corpusculares
- Valores normales
Coagulación

Se denomina coagulación al proceso, por el cual, la sangre pierde su liquidez, tornándose similar a un gel en primera instancia y luego sólida, sin experimentar un verdadero cambio de estado.
Este proceso es debido, en última instancia, a que una proteína soluble que normalmente se encuentra en la sangre, el fibrinógeno, experimenta un cambio químico que la convierte en insoluble y con la capacidad de entrelazarse con otras moléculas iguales, para formar enormes agregados macromoléculares en forma de una red tridimensional.
El fibrinógeno, una vez transformado, recibe el nombre de fibrina. Coagulación es por lo tanto, el proceso enzimático por el cual el fibrinógeno soluble se convierte en fibrina insoluble, capaz de polimerizar y entrecruzarse.

Un coágulo es, por lo tanto, una red tridimensional de fibrina que eventualmente ha atrapado entre sus fibras a otras proteínas, agua, sales y hasta células sanguíneas.
Por una convención se denomina "trombo" a un coágulo formado en el interior de un vaso sanguíneo.
Publicado por: Ana Gloria Troestch y Ana Stephanie Troestch


















































